慕永平医生的科普号
- 精选 国家十二·五课题招募受试者通知,望广大患者朋友踊跃参加慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科1231人已读
- 精选 慢性肝病的生活调摄
$慢性肝病的生活调摄F调饮食:绝对禁酒,饮食宜新鲜、易消化为要,严格注意饮食卫生,忌食生冷及刺激性强的食物;不可过饱,忌暴饮暴食。适量射入蛋白,如瘦肉、鱼类、禽蛋蛋白(少食或不食蛋黄)。肝硬化失代偿期患者应少食多餐,不可一次摄入过量蛋白;可在晚上临睡前适当加餐,如可喝些牛奶;适当补充维生素及锌元素。如有食道胃底静脉曲张,不宜食用粗燥、煎炸、坚硬食物,以免引起上消化道出血;有腹水的患者,适当控制食盐的摄入。F畅情志:“忧怒伤肝”,忧虑、愤怒等不良情绪刺激易致肝郁气滞,诱发或加重病情。要采取积极的生活态度,重视而不恐惧和忧虑,避免情绪波动,保持良好的身心状态。F防外邪:慢性肝炎、肝硬化患者机体免疫机能低下,易于感冒,病毒性感冒可诱发机体免疫反应而致病情复发或加重;感冒、发热及后续的细菌感染是加重慢性肝炎、肝硬化病情发展的重要因素,注意预防及早期用药,将其阻止在萌芽状态。F免过劳:中医认为“肝者,罢极之本”,即肝脏的正常是人体耐受疲劳之本,肝脏疾病易致疲劳,不耐疲劳,劳累(包括脑力和体力劳动)是加重慢性肝病、尤其是促进肝硬化发展的重要因素之一。保持良好的生活规律,切不可“免为其力”。F遵医嘱:遵照专科医生为您提供的治疗方案,不可自行其是(包括仅凭一些广告自行购买药品或保健品),很多药品(包括部分中草药)可致肝损伤,不可轻信单方、偏方,不然将会使已经受损的肝脏“雪上加霜”,后患无穷。另外还应该定期检查,及时发现病情变化并调整治疗方案。
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科2024人已读 - 精选 中医药治疗非酒精性脂肪性肝炎随师心得慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科1446人已读
- 受试者招募 非酒性脂肪肝志朋友们,请关注!
非酒精性脂肪型肝炎逐渐增加,长期肝功能异常可发展为肝硬化。我们诚邀您参加全国名中医治疗非酒精性脂肪型肝炎经验方的临床试验,对照药品为临床治疗非酒精性脂肪型肝炎西药,共招募20名,治疗20周,药费检查费全免!只招上海地区!招募标准:1、MRI-PDFF诊断为中、重度脂肪肝(15%~30%);ALT大于1.5倍正常上限(60U/L)。或根据在访视1/筛选前≤6个月进行的肝脏活检,具有组织学确诊的NASH(NAS评分≥4分,其中炎症和气球样变各至少1分;同时,F2≤CRN纤维化<F4)2、年龄18-65周岁之间,性别不限;3、近1个月未使用治疗非酒精性脂肪肝的其他药物;4、糖化血红蛋白(HbA1c)<7.0%;5、中医辨证属脾虚肝郁、痰浊瘀阻证;6、签署知情同意书者。排除标准:1、ALT升高超过正常上限(ULN)的5倍(200U/L);2、胆红素升高超过1.5倍ULN(25.7μmol/L);3、MELD(终末期肝病评分模型)评分>12分;4、CTP(Child-Turcotte-Pugh)评分>6分;5、合并其他肝脏疾病的NASH;6、合并其它危重疾病患者;7、筛选前3个月内参加过其它药物临床试验者;8、研究者认为不宜参与本试验的其它情况者。
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科47人已读 - 医学科普 扶正破瘀,软坚散结
肝硬化治疗的基本思路经过十多年的临床实践与领悟,认为“血瘀痰凝”是肝硬化的根本症结,其形成的原因可能与气虚、阴虚等有关,但补气养阴很难从病理或功能上逆转肝硬化,而破瘀消痰是治疗之根本,本人大量病例资料证实经过个体化辩证施治可以使大多数患者肝功能短期内得到改善,尤其是低蛋白血症、黄疸、腹水等。
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科1863人已读 - 典型病例 食管静脉曲张出血内镜下套扎治疗
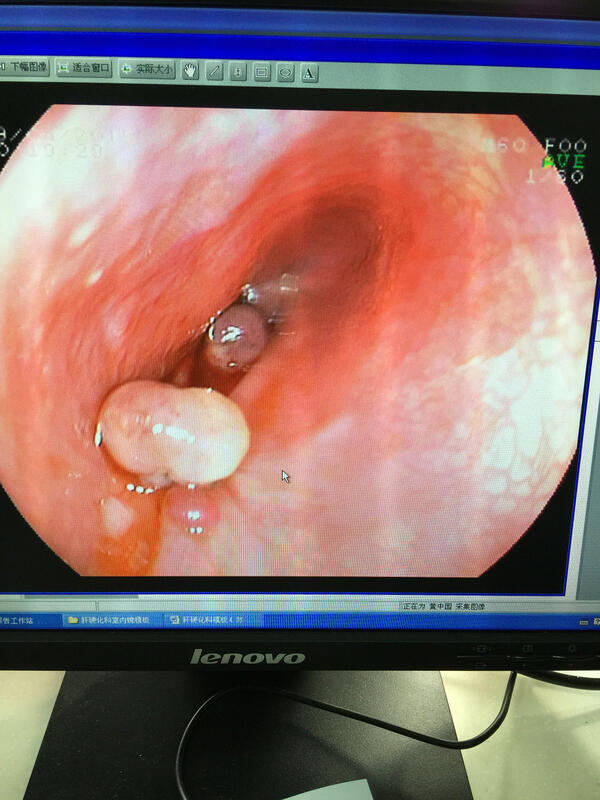 慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科1564人已读
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科1564人已读 - 就诊指南 我的服务内容
中西医结合治疗病毒性肝炎,脂肪性肝炎,酒精性肝炎,肝硬化、肝硬化腹水、肝性脑病中西医结合治疗,肝硬化食管胃静脉曲张出血内镜下治疗,以及食管胃静脉曲张内镜治疗后中西医结合预防再出血治疗,肝脏肿瘤介入、切除、射频治疗后的中医药治疗,慢性肝病内镜常规检查与治疗指导。
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科1067人已读 - 医学科普 美国肝病学会肝硬化腹水治疗指南介绍
腹水是肝硬化三大并发症中最常见的一种。肝硬化腹水的内科治疗主要包括限制钠盐摄入[不超过88 mmol/天(2000 mg/天)]和口服利尿剂。除非出现严重的低纳血症(低于120~125 mmol/L),不必限制水的入量。肝硬化患者慢性低钠血症很常见,但很少因此而死亡。而过快纠正低钠血症会导致出现更严重的并发症,因此,只有当血钠<120~125mmol/L时,才需要补充高张钠。 科学使用利尿剂:口服利尿剂一般选用螺内酯和呋噻米同时服用,初始剂量为口服螺内酯100mg和呋噻米40mg,每日早晨顿服。每3~5天可同时调整两种利尿药的剂量(保持螺内酯和呋噻米100mg:40mg的比例),最大剂量为螺内酯400mg/天,呋噻米160mg/天。单次大量放腹水,随后给予限钠和利尿剂治疗是缓解张力性腹水的最好方法。单次放腹水5L是安全的,并不需要在放腹水后补充胶体液。如放腹水量大于5L,在放腹水后应输注白蛋白(每放腹水1L,补白蛋白8g)。如患者对利尿剂敏感,应在一次放腹水后继用利尿剂和限钠。多次反复放腹水不作为一线治疗。当病人出现严重低钾血症,可以暂时停用 呋噻米。对于大量腹水的病人不要求限制尿量,但在治疗后期比较理想的利尿剂剂量是体重每天减少0.5公斤。 对腹水张力很大的患者,可先进行治疗性腹腔穿刺术,随后限钠和口服利尿药。 对利尿剂敏感的患者应采用限钠和口服利尿药治疗,而不是系列穿刺放腹水治疗。 顽固性腹水及其治疗:顽固性腹水是指对限制钠的摄入和大剂量的利尿剂无效的腹水,或者放腹水后很快复发。顽固性腹水的治疗包括:腹水浓缩回输、多次反复治疗性腹穿放液、肝移植、经颈静脉肝内门体分流术(TIPS)和腹腔静脉分流术等。顽固性腹水患者的死亡率很高,6个月的死亡率达50%,而1年的死亡率可达75%。治疗顽固性腹水的最有效的方法是肝移植。TIPS对治疗顽固性腹水有效,但对降低病死率没有明显的优势,且在治疗后似乎更易出现较为严重的肝性脑病。 不能行穿刺、肝移植或TIPS的患者可考虑腹腔静脉分流术。 肝肾综合征:肝肾综合征(HRS)是严重肝功能障碍引起的功能性肾衰竭,其发病机制主要是全身动脉扩张和肾脏血管收缩。肝肾综合征预后很差,发病10周的患者生存率仅有不到10%。治疗主要包括药物治疗(血管活性药物如多巴胺)、血液透析和人工肝治疗、TIPS和肝移植。肝肾综合征的患者应及时行肝移植手术。可应用白蛋白和血管活性药物如奥曲肽和米多君联合治疗I型肝肾综合征。 自发性细菌性腹膜炎: 腹水培养阳性并且腹水中嗜中性粒细胞计数升高(如> 250 /mm3)、没有腹内的和手术治疗的感染来源者可以诊断为“自发性细菌性腹膜炎”。 95%自发性细菌性腹膜炎由大肠杆菌(Escherichia coli),克雷白肺炎杆菌(Klebsiella pneumoniae)以及肺炎球菌( pneumococci)等细菌引起,因此,经验治疗的抗生素谱要包括这三种常见的致病菌。经验治疗首选三代头孢菌素。在使用抗生素的同时合并应用静脉白蛋白输注。 有腹水的住院患者都要行腹腔穿刺术检查。有提示腹水感染的症状、体征和化验室检查异常(如:腹痛或肌紧张、发热、肝性脑病、肾衰、酸中毒或外周白细胞增多)的患者应重复进行腹腔穿刺检查(不管是否为住院患者)。 腹水中性粒细胞计数≥250/mm3(0.25×109/L)的患者应接受经验性抗感染治疗,如静脉注射头孢噻肟2g,每8小时。腹水中性粒细胞计数<250/mm3(0.25×109/L),但有感染的症状或体征(如体温升高或腹痛、肌紧张)的患者,也要接受经验性抗感染治疗,如静脉注射头孢噻肟2 g,每8小时,同时等待培养的结果。 如果肝硬化患者的腹水中性粒细胞计数≥250/mm3(0.25×109/L),还要行腹水总蛋白、LDH、糖和革兰染色检查,以鉴别SBP和继发腹膜感染。 在没有呕吐、休克、2级及以上肝性脑病或血肌酐大于3 mg/dl的住院患者,口服左氧氟沙星(400 mg,每天2次)可替代静脉注射三代头孢。 对腹水中性粒细胞计数≥250/mm3(0.25×109/L),并有临床症状提示为SBP的患者,可在诊断后6小时内应用白蛋白1.5 g/kg,并在第3天予白蛋白1.0 g/kg。 预防自发性细菌性腹膜炎: SBP的危险因素包括腹水蛋白浓度小于1.0g/dl、静脉曲张出血及以前出现过SBP。对这类患者应预防应用抗生素。 对有肝硬化和胃肠道出血的住院患者短期(7天)应用喹诺酮类,有助于预防感染;当患者有活动性出血的时候,可静脉应用喹诺酮类抗感染治疗。 一次SBP发作后存活下来的患者应接受每天喹诺酮类的长期预防性治疗,因为这是经大量数据证实的在非住院患者中有效的预防方法。 在有肝硬化和腹水但没有胃肠道出血的患者,当腹水总蛋白≤1g/dl或血清胆红素>2.5 mg/dl的时候,不论是短期还是长期每天应用喹诺酮类都是合理的。
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科5181人已读 - 医学科普 临床应重视肝硬化“肝气虚损、痰瘀凝结”病机
肝硬化是一种以肝组织弥漫性纤维化、假小叶和再生结节形成为特征的慢性肝病。在我国,无论是相对发病率还是绝对病例数,肝硬化患者均居世界首位,其中75%~80%由慢性乙型肝炎发展而来,是严重危害人民健康和耗费社会资源的难治性疾病。现代医学认为肝硬化的常规治疗应采取综合措施,包括抗病毒、抗肝纤维化以及并发症的治疗。对于失代偿期肝硬化,肝移植仍然是成功的、行之有效的治疗手段,但其主要限制无疑在于供体缺乏、费用昂贵以及移植相关的并发症和病死率。因此,在致病因素持续存在(我国主要为乙肝病毒)的情况下促进肝硬化逆转或寻找肝移植的替代疗法尤为迫切。中医无肝硬化记载,通常将其归属于“胁痛”、“癥积”、“臌胀”等范畴。关于其基本病机,目前多数学者认为与“湿热内蕴、瘀血阻络、气阴虚损”有关。但近年来,不少学者提出“痰瘀凝结”病机与肝硬化的形成和发展关系密切,本人在总结前人理论实践与现代临床研究成果的基础上,提出“肝气虚损、痰瘀凝结”病机在很大程度上影响了肝硬化的形成、发展与转归,具有重要的临床指导意义。早在《内经》就提出积证“凝血蕴里而不散”。隋《诸病源候论痰饮病诸候》提到:“诸痰者,此由血脉壅塞,饮水积聚而不消散,故成痰也。”可见,当时已认识到血瘀水停会形成痰。元《丹溪心法胁痛》中指出:“胁痛,肝火旺,木气实,有死血,有痰流注”;《丹溪心法要诀》亦说:“积者,有形之邪,或食、或痰、或血,积滞成块”。提出胁痛、积证的形成与痰瘀有关。明《景岳全书积聚》有积证“其病多在血分”的记载。清唐容川《血证论瘀血》强调:“瘀血在经络脏腑之间,则结为癥瘕”。因此,纵观历代医家观点,可以认为,癥积的形成与“痰凝”和“血瘀”关系密切。当代著名肝病学家关幼波认为,肝硬化系湿热之邪困脾日久,运化失职,转输无权,正气亏耗,则脾气虚衰,浊气不化,湿浊顽痰凝聚胶结。热淫血分,伤阴耗血,气虚血滞,以致瘀血滞留,着而不去,凝血与痰湿蕴结,阻滞血络则成痞块,进而凝缩坚硬。当代名中医李寿山教授亦认为痰瘀为肝硬化的病机关键,其一、湿热留恋,蕴于脾胃,脾胃失和,痰湿更盛,失于正化,则成脂浊,而使病情复发或加重;其二,疫毒内伏,着于肝体,郁滞肝气,劫伤肝阴,下耗肾水,精血亏虚,久则血瘀成积,体用失调,肝微循环障碍,结缔组织增生,而成肝硬化顽疾。临床研究表明,痰瘀互结证是慢性病毒性肝炎的常见证候,并且痰瘀证积分与血清透明质酸(HA)、层粘连蛋白(LN)、Ⅲ型前胶原(PCⅢ)水平呈正相关,提示痰瘀互结证与肝纤维化关系密切。此外,现代医学认为肝硬化形成的关键病理学基础在于细胞外基质(ECM,主要成分为胶原蛋白)的过度沉积与降解不足,目前普遍认为这一病理改变与中医的瘀血病机有关。但在形态学上,硬化肝脏中的胶原纤维色白、质地柔韧、坚结胶固,与瘀血之疼痛、肿块、出血、紫绀等不同,当属祖国医学之顽痰范畴。因此,综合古今医家观点,可以认为“痰瘀凝结”即是肝脏慢性损伤过程中形成的病理产物,也是肝硬化形成和发展的关键病机之一,是中医药治疗肝硬化必须重视的环节。此外,肝硬化基本病机还与“肝气虚损”密切相关。肝气虚始见于《内经》,如《素问上古天真论》有“丈夫……七八,肝气衰,筋不能动”的记载。《灵枢本神》说:“肝气虚则恐”。隋《诸病源候论》提到:“肝气不足,则病目不明,两胁拘急,……则宜补之”。清张锡纯《医学衷中参西录》说:“愚自临证以来,凡遇肝气虚弱不能条达,用一切补肝之药皆不效,重用黄芪为主……。彼谓肝虚无补法者,原非见道之言也”。以上观点使人们对生理性和病理性的肝气虚及其治法认识渐趋完善。现代秦伯未认为“临床上所见的肝气虚,为肝本脏的精气虚损,常兼见肝血不足”。已故名老中医张伯臾认为“临床中肝气虚、肝阳虚并不少见,在肝炎、肝硬化病例中尤多”。沪上名医刘树农认为“就肝硬化来说,都是由于肝脏正气亏虚,湿热之邪乘虚入侵,留而不去,引起肝脏血液循环的改变,造成血行不利,脉络瘀阻”。张琴等对900例肝炎后肝硬化患者临床症状、体征等信息进行综合分析,结果显示,反映该病的基本证候病机为气虚血瘀。由感性认识到理性认识,使肝硬化“肝气虚损”基本病机理论日趋明了。凝练古今医家观点,可以认为,肝硬化形成与“肝气虚损、痰瘀凝结”病机关系密切,“补气、祛瘀、消痰”是临证应当重视的治疗法则。
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科3785人已读 - 医学科普 乙肝病毒母婴传播阻断方式的选择
最近看到很多育龄女同志对于母婴传播很是苦恼,其实这方面的文章很多,只是我们的科普活动搞得不好,使文章沉睡在杂志上,需要者却不知所措,下文是我本人曾经撰写的《乙型肝炎病毒感染母婴传播阻断建议》文稿中的一部分,希望对大家有所帮助。首先了解一下抗HBV药物的妊娠分类(一)产前阻断1、抗病毒治疗 对于HBV感染又希望怀孕的妇女的治疗,取决于疾病的严重程度和HBV DNA水平,并且需要做到个性化,可依据下列路线图选择抗病毒治疗方案。 如果HBV DNA水平较低,即HBV DNA <5 log copies/mL(HBeAg阳性)或HBV DNA <4 log copies/mL(HBeAg阴性),且无明确的肝纤维化,可以推迟到分娩后再开始治疗,以避免胎儿暴露于治疗药物中,但在分娩前3个月应该反复监测HBV DNA水平,如果患者具有很高的病毒血症(HBV DNA >7 log copies/mL),在分娩前3个月可采用“B”类药物合理治疗,分娩后可采用正规的治疗方案。 如果HBV DNA 水平很高,即HBV DNA >5 log copies/mL(HBeAg阳性)或HBV DNA >4 log copies/mL(HBeAg阴性),或者有明确的肝纤维化但无肝硬化,应该在怀孕前开始治疗,如果对治疗产生持久应答,可以考虑在怀孕前停止治疗,但停药后,应在妊娠期内严格监控,以防肝炎复发。如果已经患有肝硬化,应在孕前即接受抗病毒治疗,并且应该在孕期及产后持续抗病毒治疗,在妊娠期间应该采用“B”类药物治疗。 若在接受抗HBV治疗过程中意外妊娠,则需采用个体化治疗,建议如下:① 对于采用LAM或“B”类药物治疗过程中意外妊娠的乙型肝炎患者,一种选择是停止治疗,在整个妊娠期内监测血清HBV DNA水平和ALT活性,分娩后重新开始治疗,这种选择仅适合于那些肝脏炎症程度较轻、严重突发和病情进展风险较低的患者;另一种选择是继续LAM或一种“B”类药物治疗。没有治疗指征的慢性乙型肝炎和HBV DNA阳性的HBsAg无症状携带者,为减少母婴传播,可以考虑在妊娠晚期选择使用LAM或一种“B”类药物。② ETV、ADV治疗过程中意外妊娠的乙型肝炎患者,建议在与患者本人和家属充分沟通的情况下终止妊娠,若坚持妊娠,可考虑转换为LAM或“B”类药物继续抗病毒治疗。目前尚不清楚ETV和ADV是否能减少母婴传播,因此,没有治疗指征的慢性乙型肝炎和HBV DNA阳性的HBsAg无症状携带者,不推荐使用ETV或ADV预防母婴传播。③干扰素类药治疗过程中意外妊娠的乙型肝炎患者,建议终止妊娠,且干扰素类药禁用于妊娠期乙型肝炎的治疗或母婴传播阻断。(二)分娩阻断 不同分娩方式(主要为剖宫产和阴道分娩)是否会影响HBV母婴传播的风险仍然存在争议,HBV母婴传播事件大部分发生在分娩期,相关机制可能包括分娩收缩引起母亲血液向胎儿灌注、羊膜破裂后感染以及胎儿直接接触母亲产道内受感染的血液或分泌物。近期的Meta分析强烈支持剖宫产较阴道分娩能有效减少HBV的母婴传播(剖宫产,10.5%; 阴道分娩, 28.0%),两组比较具有统计学意义(RR 0.41, 95% CI 0.28–0.60, P < 0.000001),但由于在方法学上缺乏随机和盲法,使剖宫产预防HBV母婴传播的作用尚不确定,仍需要更高质量的随机对照研究来评估剖宫产相对于阴道分娩预防HBV母婴传播的优势。(三)产后阻断1、通过免疫预防阻断HBV的母婴传播。(1)HBsAg 阳性母亲新生儿免疫预防——主动与被动联合免疫 所有HBsAg阳性母亲的新生儿均应在出生后12h内于不同部位注射单抗原HBV疫苗1次和HBIG 100IU,第2次HBV疫苗在1~2月龄、第三次在6~8月龄注射,最后一次疫苗不应在24周龄 (164 days) 前注射(即0、1、6月)。对于体重小于2000g的早产儿,由于这些婴儿可能减少HBV疫苗的免疫原性,首次疫苗剂量(出生剂量)不应计为系列疫苗部分。另外3次疫苗(总共4次)应该在婴儿满1月龄时开始注射(即0、1、2、7月)。 完成系列HBV疫苗注射后应应尽可能在晚些时间(9~18个月龄)监测抗-HBs和HBsAg,而不应在9个月龄前,避免在HBIG注射后的婴儿期检测抗-HBs。HBsAg阴性,抗-HBs 水平≥10 mIU/mL的婴儿,表明已经得到保护,不需要进一步疫苗注射。对于HBsAg阴性,抗-HBs 水平<10 mIU/mL的婴儿,应该再接种3针HBV疫苗,并于接种最后一次疫苗1~2个月后再行检测。对于HBsAg阳性的婴儿应该接受适当的随访和治疗。(2)HBsAg情况不明母亲所生婴儿的免疫预防 对于住院分娩但无HBsAg检测结果的孕妇,应在住院后立即抽血检测。在检验结果尚未公布就已经分娩的情况下,所有的新生儿都应该于出生后12h内注射首剂单抗原HBV疫苗(不用HBIG)。如果母亲的HBsAg检测结果为阳性,其婴儿应该尽可能接受HBIG 100 IU肌肉注射,但不能晚于7日龄,并且应在推荐的时间内完成疫苗注射。如果母亲的HBsAg检测结果为阴性,也应该在荐的时间内完成HBV疫苗系列注射,对这些婴儿注射HBIG是不必要的。 由于体重小于2000g的早产儿可能减少疫苗的免疫原性,如果其母亲的HBsAg状况在分娩后12h内还不明确,这些婴儿应该接受单抗原HBV疫苗和HBIG (0.5 mL) 注射,出生时的疫苗剂量不应计入推荐完成的3次系列疫苗中,应该根据母亲HBsAg的检测结果在推荐的时间内追加注射3次疫苗(共计4次)。另外,关于母乳喂养,HBV感染的母亲大多数在乳汁中可以检测到HBsAg。婴儿接受免疫接种后,有关母乳喂养的风险可能受到关注。国内有报道认为乙肝孕妇初乳感染率与感染程度有关, HBsAg、HBeAg及HBcAb阳性产妇的初乳HBV感染率最高,为84.85%;其次为HBsAg、HBeAb及HBcAb阳性产妇,为19.05%;单一HBsAg阳性感染率最低,为9.52%。HBeAg阳性孕妇母乳,唾液中HBV DNA阳性率高达77.77%,说明母婴间密切接触及母乳喂养是HBV母婴传播的不可忽视的途径。然而,大量研究证实围产期感染率在母乳喂养和奶粉喂养的已接种过疫苗的婴儿之间无明显差别。因此认为接受HBIG和HBV 疫苗的婴儿,母乳喂养不是HBV感染的禁忌证且母乳喂养并没有干预婴儿对HBV疫苗的免疫反应, 因此,HBsAg阳性母亲所生的婴儿出生后在注射HBIG和HBV 疫苗的前提下,可立即开始母乳喂养。 但对于正在接受抗病毒治疗的乳母,目前已经明确拉米夫定经过乳汁排泄,且乳汁与血浆中的浓度相似;动物实验表明替比夫定、恩替卡韦和替诺福韦酯可以经过乳汁排泄,但在人类,这3种药物是否经过乳汁排泄尚不清楚;尚不清楚干扰素类药物和阿德福韦酯是否经过乳汁排泄。为避免新生儿暴露于抗HBV药物所带来的可能伤害,建议哺乳期母亲避免使用抗HBV药物,正在使用的母亲患者,建议避免母乳喂养。
慕永平 主任医师 上海中医药大学附属曙光医院西院 肝病科9373人已读





